2016 防粘连复合补片在腹腔镜食管裂孔疝修补术中的应用_田书瑞

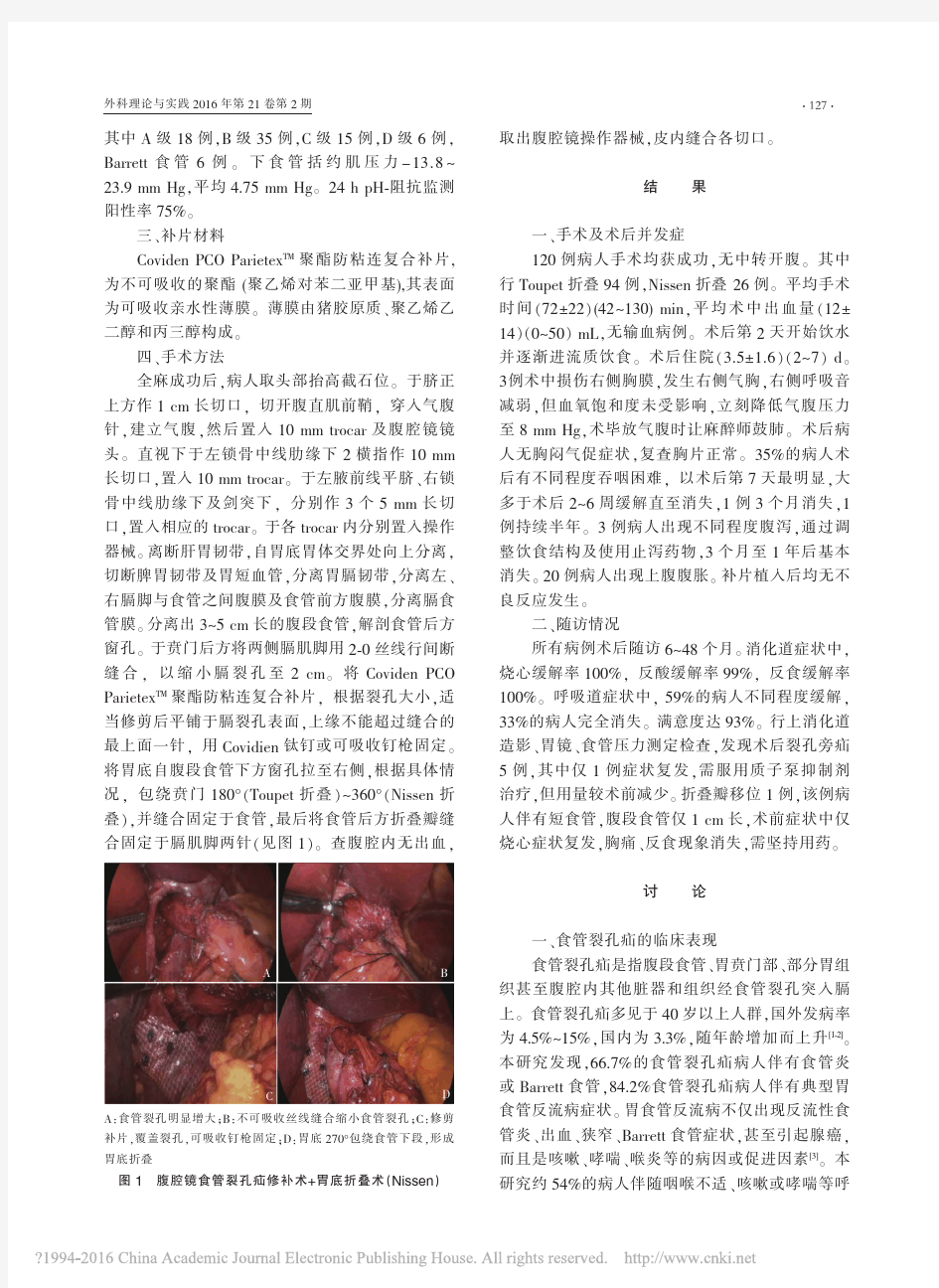
食管裂孔疝外科手术修补治疗分析
食管裂孔疝外科手术修补治疗分析 发表时间:2016-10-21T16:34:09.610Z 来源:《航空军医》2016年第19期作者:郭德庆 [导读] 探讨食管裂孔疝外科手术修补治疗方法及疗效。 黑龙江省大庆油田总医院黑龙江大庆 163001 【摘要】目的:探讨食管裂孔疝外科手术修补治疗方法及疗效。方法:选取食管裂孔疝患者34例外科手术修补的方法资料进行分析。结果:手术时间120~280min,平均180±30min。术中出血量平均100ml,术后6~10h拔除胃管,术后恢复良好,症状消失。结论:食管旁疝修复治疗疝内容物还纳并固定在腹腔,使之不能再扭转或疝回胸腔;缩窄食管裂孔,标准修补和大裂孔的矫正均可产生满意的结果。大的疝往往显示出食管的缩短,在完成修补后有明显的张力。 【关键词】食管裂孔疝;手术治疗;修补治疗 食管裂孔疝是指胃的一部分经过膈肌的食管裂孔突入胸腔和纵隔。食管裂孔疝的主要病理改变是食管、胃连接部的上移,常合并有食管胃返流。此种疝无论有无症状,一旦确诊即需手术治疗,本病有发生重大并发症的潜在危险。不能缓解的胃扭转和梗阻、疝内容嵌顿和坏死、胃穿孔的病人,均应急症手术。选取2014年1月~2016年6月收治的食管裂孔疝外科手术修补的方法分析如下。 1 资料与方法 1.1 一般资料本组收治的食管裂孔疝患者34例,其中男18例,女16例。年龄15~60岁,平均年龄53±3.5岁。体重37~91kg,平均70±10.5kg。病程最短2周,最长12年。主要临床表现:烧心、反酸、呃逆16例,胸骨后、剑突下疼痛14例,饭后呕吐10例,胸腹胀满6例,咳嗽咳痰6例,吞咽困难4例,胸闷2例,呕血4例,缺铁性贫血6例。所有患者均经上消化道造影明确诊断阳性30例,阴性4例。CT诊断为食管裂孔疝24例,行胃镜检查22例,认断为阳性14例。临床分型:I型食管裂孔疝4例,II型2例,III型20例,IV型8例。 1.2 方法 ①开胸路径适用于巨大疝、短食管、已有食管周围炎、食管狭窄和复发性裂孔疝者。采用左胸后外侧切口,经第7肋间进胸,切开纵隔胸膜,游离出食管下段后置纱带牵引。切开疝囊,剪除多余疝囊组织,留下1 cm~2 cm宽的残边。放松牵引纱带,使腹段食管和贲门还纳入腹腔,缝合关闭疝囊,将其固定缝合于膈食管裂孔的腹腔面。膈食管韧带与裂孔缝合3针,褥式固定。最后在食管后方缝合左、右膈脚2针~3针,但需留一指空隙(约1.5cm),防止术后过紧引起梗阻。缝合纵隔胸膜[1]。 ②Collis食管裂孔成形术病人取仰卧位,左侧用棉垫垫高30°,作胸腹联合切口,从脐上3 cm、距中线2 cm处斜向上经第8肋间达背阔肌前缘,切开第8肋间后,再切断肋软骨。然后用开胸器撑开胸腔,显露膈肌,并注意膈神经支的分布,膈肌切口从膈肌的外围作弧形切开,到中央腱再转向内,如L形状,避开膈神经支,如此则膈的上、下面均显露良好。牵开肝、脾,向下推拉胃底,显露裂孔,从左前方切开腹膜,解剖右膈脚的左半部,直到右膈脚的左、右肌束重叠部位。然后再将贲门翻向左侧,分开小网膜,显示右膈脚的右半部。此时先要切断肝的迷走神经支和副肝动脉支,再分断部分肝胃韧带,可见到肝的尾叶。沿右膈脚的右半内侧缘剪开腹膜,直到裂孔的前侧,保留遮盖在膈脚上的腹膜完整。以手指插入裂孔,分离疝人胸腔的贲门和胃部分的粘连,将食管下段游离5 cm~6 cm,然后从腹腔向下拉胃、贲门及食管下端,送回到膈下。将食管末端移向后右方,置于右膈脚交角的左、右肌束槽内,并在交角处缝合固定食管壁1针[2]。再以粗丝线从食管前侧缝缩裂孔,每针要多缝些裂孔肌,以免撕裂,最后1针要注意使食管在裂孔中松紧适度。为加固缝线,可在缝线之外再间断加补3针,使膈肌重叠遮盖第1层缝线,再将胃底缝合固定在膈下面。缝线在膈顶最高点,前、后各1针,其中1针缝在膈的肝侧韧带切断端。最后缝合膈肌及胸腹壁切口,胸腔可不放引流管。 2 结果 手术时间120~280min,平均180±30min。术中出血量平均100ml,术后6~10h拔除胃管,术后恢复良好,症状消失。术后第二天开始饮水,第三天进流食,住院9~23天。住院期间无气胸、食管或胃穿孔出血等并发症,术后早期出现吞咽困难8例,后逐渐消失。出现腹胀4例,经治疗恢复。 3 讨论 食管裂孔疝的症状主要由胃内容物反流至食管,引起反流性食管炎所致。I型即滑动性食管裂孔疝,很少发生症状,只有发生胃食管反流才有症状;Ⅱ型即食管旁食管裂孔疝,虽然极少发生胃、食管反流,但可以产生症状,主要由机械性影响所致混合型可以发生上述两方面原因所致的症状。 食管裂孔疝外科治疗的适应证于有并发症的食管裂孔疝,如严重的食管炎、溃疡、出血、狭窄和肺部并发症等。食管裂孔疝合并返流性食管炎,内科治疗后症状无好转者。巨大食管裂孔疝和食管旁疝。食管裂孔疝合并幽门梗阻、十二指肠溃疡或胆石症者。不能排除恶性病变者。食管裂孔疝外科手术方法的选择,不论采用哪种切口,对食管裂孔疝的修补都要做到以下几点:①将扩大的膈食管裂孔缝缩,切除疝囊,将胃固定于腹腔。②贲门复位,使腹段食管恢复到膈下正常位置,有足够的长度和锐利的His角,能对抗腹腔压力,恢复贲门关闭机制。③有返流者加行抗返流手术,必要时行幽门成形术。近年开展了腹腔镜下或内镜下的手术治疗,侵袭性极小,安全性高,但远期效果尚待最后确定[3]。对高龄肥胖者,要慎重考虑手术,手术应尽量采用安全简单的方法,并应注意防止发生腹壁疝。 参考文献: [1]张永昶,王明亮,郑民华.食管裂孔疝修补手术[J].外科理论与实践,2012,17(3):287-289 [2]李学东.食管裂孔疝外科手术治疗的现状与进展[J].医学理论与实践,2013(13):1708-1710 [3]周建松,王树军,周安传,刘艳想.浅析微创手术治疗食管裂孔疝修补术的临床研究[J].中国医药导刊,2014(2):334-334
腹腔镜治疗食管裂孔疝10例
腹腔镜治疗食管裂孔疝10例 发表时间:2013-08-01T16:47:07.187Z 来源:《中外健康文摘》2013年第23期供稿作者:李松李延茂丛山 [导读] 食管裂孔疝主要分四型:滑动性食管裂孔疝(可复性食管裂孔疝)、食管旁疝、混合型食管裂孔疝、巨大型食管裂孔疝。 李松李延茂丛山 (沈阳市第五人民医院普外一科辽宁沈阳 110023) 【中图分类号】R571 【文献标识码】A【文章编号】1672-5085(2013)23-0411-02 【摘要】目的探讨腹腔镜下治疗食管裂孔疝的效果。方法回顾性分析了本室2008年至2012年10例运用腹腔镜治疗管裂孔疝的临床资料,分析方法的可靠性。结果成功率100%。结论腹腔镜治疗食管裂孔疝是一种有效的手术方法。 【关键词】食管裂孔疝腹腔镜 【Abstract】 Objective: To present the results using laparoscopic treatment of esophageal hiatal hernia. Methods: Datas of 10 patients with hiatal hernia after laparoscopic hernia repair during 2000~2012 in this room were retrospectively analyzed,to prove the reliability of the method.Results: Surgical success rate is 100%, vice injury incidence rate is extremely low. Conclusions: Laparoscopic fundoplication is effective for the treatment of hiatal hernia. 【Key word】 Hiatal hernia Laparoscopic surgery 食管裂孔疝多见于40岁以上患者,传统的开腹手术创伤大、恢复慢,患者难以接受。随着腹腔镜技术的不断成熟,已逐渐应用于治疗腹腔内的各种脏器疾病。我室采用腹腔镜行食管裂孔疝修补术10例,手术均获得成功,报道如下。 1.资料和方法 1.1一般资料本组患者10例,为2008年~2012年期间在我院进行治疗的病例,其中女性6例,男性4例;年龄37~79岁,平均55岁。主要临床表现为返酸、胸骨后烧灼痛、嗳气、恶心和呕吐,均经正规、长期(1年以上)内科保守治疗,但疗效不佳。术前均经食管胃X线钡餐造影和胃镜检查明确诊断,并排除食管恶性病变。其中滑动性食管裂孔疝5例,食管旁疝3例,混合型食管裂孔疝2例。 1.2手术方法 1.2.1术前准备:①完善心电图、胸片、肺功能、凝血四项、生化全项等术前相关检查,积极治疗伴随疾病,纠正营养不良、贫血及水电解质紊乱等全身不良状态;②术前禁食水,清洁肠道,留置胃管、尿管;③术前12h皮下注射低分子肝素钙5000U,预防术后深静脉血栓形成;术前30min预防性应用抗生素。 1.2.2手术过程:所有患者均采用气管插管全麻,仰卧位,头高脚低,右侧略抬高,双腿分开外展,术者位于患者两腿之间。切口选用4孔:脐上5cm处做10mm切口作为观察孔放置30°腹腔镜;左锁骨中线肋缘下4~5cm处做10mm切口为主操作孔,右锁骨中线肋缘下4~5cm 处做5mm切口为副操作孔,剑突下1cm做5mm切口为辅助操作孔,气腹压力选择10~14mmHg(1mmHg=0.133 kPa)。进腹后首先常规仔细探查腹腔,明确是否存在其他腹腔内病变。所有病例均首先行腹腔镜食管裂孔疝修补术,再行胃底折叠术。助手经剑突下切口置入扇形牵开器,挑开左肝,显露食管裂孔,确定食管裂孔疝类型后,还纳疝囊内容物,超声刀离断膈食管韧带、肝胃韧带及脾胃韧带,充分游离腹段食管及胃底。用纱布条牵拉食管,显露食管裂孔,用不可吸收性缝合线缝合膈肌脚3~4针,缩小扩大的食管裂孔1cm左右,避免缝合过紧。如果裂孔直径>3cm,则应用补片(Bard CruraSoft PTFE/ePTFE Mesh)行无张力修补术,补片边缘覆盖疝环边缘要超过2cm以上,用强生公司的腔内缝合器(Ethicon Encdopath Multifieed Stapled EMS)固定补片。食管裂孔修补完成后加做胃底折叠术(Toupet法或Nissen 法),发挥抗返流作用。Nissen法是将食管左侧胃底经食管后方牵拉至食管前方并与左侧剩余胃底前壁间断缝合2~3针,即胃底对食管的360°全包绕;Toupet法为食管左侧胃底通过食管后方,牵拉至食管右前方,并与食管右前侧壁缝合3~4针,即胃底对食管侧后方的270°包绕。胃底外缘与两侧膈肌脚缝合固定1~2针,防止包绕环上下移动。本组应用补片修补裂孔5例,行Nissen胃底折叠术5例。0.9%氯化钠溶液冲洗腹腔,左肝下置橡胶引流管1枚并经左肋缘下戳口引出。清点纱布器械无误,检查腹腔内无活动性出血,撤气腹,缝合各切口。 2.结果 本组10例患者腹腔镜食管裂孔疝修补术及胃底折叠术全部成功。手术时间1.5~3.0h,平均时间2.0h;失血量20~80ml;术后1d拔胃管,下床活动;术后2~3d开始进流食;术后住院5~8d。本组患者术后3个月行胃镜或上消化道造影检查,显示患者食管炎明显减轻,无食道及胃底溃烂穿孔,无裂孔疝复发及食道狭窄等并发症。随访1~2年,均无复发。 3.讨论 食管裂孔疝是腹腔内脏经膈食管裂孔疝入胸腔所致,是各种膈疝中最常见者,并常常合并胃食管返流[1],能够严重影响患者的生活质量,并可诱发食管癌前病变的发生。本病可发生于任何年龄,但症状的出现随年龄增长而增多。食管裂孔疝主要分四型:滑动性食管裂孔疝(可复性食管裂孔疝)、食管旁疝、混合型食管裂孔疝、巨大型食管裂孔疝。滑动性食管裂孔疝和食管旁疝是最常见的2种类型,滑动性疝占整个食管裂孔疝的85%左右。食管旁疝发生率较低但症状较重,一旦发现就需要及时治疗。 美国胃肠内镜外科医师协会(states associ-ation of gastrointestinal endoscopic surgeons,SAGES)规定食管裂孔疝的外科治疗适应证[2]如下:(1)内科治疗失败的病例;(2)自愿接受外科治疗的;(3)并发Barrett 食管及狭窄与重症食管炎所致的反流性食管炎;(4)具有哮喘、嘶哑、咳嗽、胸痛以及误咽等非典型症状,或经 24hpH值监测证明有重症反流的病例。手术禁忌证:(1)不能耐受全身麻醉者,包括严重心、肺功能障碍和近期发生心肌梗死者;(2)难以纠正的凝血功能障碍者;(3)有上腹手术史者(相对禁忌证)。 笔者认为腹腔镜食管裂孔疝修补术应注意以下几点:(1)保证术野的充分暴露,采取的措施包括:采用头高脚低,右侧抬高30°的体位;术前置胃管,术中尽量吸尽胃内容物;采用30°腹腔镜镜头;超声刀操作轻柔,减少不必要的出血。(2)娴熟的腹腔镜操作技术,特别是体内缝合打结技术是手术顺利完成的关键。(3)胃底折叠缝合时,注意松紧程度,笔者认为Toupet法较Nisson好,可减少术后吞咽困难的发生。(4)使用补片过程要注意将其PTFE面向着膈肌及疝囊,让纤维组织能深入其网孔中生长; ePTFE面向着腹腔及胃底,以防止粘连。(5)正确掌握中转开腹的指征和时机,凡腹腔镜下手术困难或术中出现严重并发症等,应及时中转开腹手术。 对于食管裂孔疝修补术中是否应用补片,尚未形成定论。腹腔镜修补较大食管裂孔疝复发率较高,尤其是老年和病史长的患者,膈肌脚的裂开是主要的解剖原因。修补食管裂孔缺损,网片边缘要至少覆盖疝环边缘超过2CM。网片修补法具有无张力修补裂孔的优点,适用于巨大的裂孔疝;但网片与食管或胃壁的溃烂。多数情况下,可用不吸收线直接于食管下方间断缝合关闭两侧膈脚,可采用持针器缝合、体内和体外打结法,如腹腔镜下缝合装置则更方便,笔者主要采用持针器缝合体内打结,当食管裂孔疝修补术中关闭裂孔时,如发现张力
腹腔镜下食管裂孔疝修补术健康宣教
腹腔镜下食管裂孔疝修补术健康宣教 腹腔镜手术又被称为“钥匙孔”手术,手术切口小、恢复快。腹腔镜下食管裂孔疝修补术是一项安全可行的外科技术,病人整体创伤小,术后恢复快,并发症发生率低。本文将介绍腹腔镜下食管裂孔疝修补术的相关内容。 1、腹腔镜简介 腹腔镜就像一个直径1厘米左右的小望远镜。其顶端是一个微型摄像头,摄像头连接着视频监控器。腹腔镜的摄像头会将图像放大后,显示在视频监控器上。 手术时,医生会在病人的腹部做几个小切口,将腹腔镜插入其中一个小口,就能通过视频监控器看到不同角度疝的图像。然后通过其他切口插入腹腔镜所用的手术器械,在视频监视下,对疝进行修补。 2、食管裂孔疝的分型
我们先来了解一下食管裂孔疝的分型,以便更好地理解手术过程:食管裂孔疝可通过疝内容物以及胃食管连接部的位置分为4种类型:Ⅰ型滑动疝的疝内容物是胃食管连接部;Ⅱ型是胃底;Ⅲ型混合疝兼有胃食管连接部和胃底;Ⅳ型疝囊内存在胃之外的其他器官(如结肠、脾脏、胰腺或小肠)。 食管旁疝(Ⅱ、Ⅲ或Ⅳ型)是有疝囊的真性疝。疝内容物向食管裂孔突出时,会挤压一层腹膜同时向外突出,这层腹膜就是疝囊,像袋子一样包裹着疝内容物。 3、手术过程 1.医生首先会给病人进行全身麻醉,然后在其腹部做3~5个1厘米左右的小切口。通过其中一个切口置入气腹针向腹腔内注入适量
二氧化碳气体建立人工气腹,使壁层腹膜与腹腔脏器分开,扩大腹腔,避免套针穿刺入腹腔时损伤脏器,使手术顺利进行。之后医生会将腹腔镜及其他手术器械分别插入这几个小孔。 2.通过腹腔镜镜头,医生可以在监视器屏幕上看到腹腔内的情况,由此了解食管裂孔疝的大小、分型、疝内容物能否从胸腔内拖回腹腔复位以及能否经腹腔镜完成食管裂孔疝修补术。医生会小心地将疝内容物还纳回腹腔,如果有疝囊的话则进一步分离粘连的疝囊并视情况进行切除。 3.接下来医生会分离食管下段以确保胃食管连接部复位至腹腔,并留出足够长度的腹段食管。食管完全分离后,医生会使用缝线直接闭合裂孔缺损。当面对较大的裂孔缺损或单纯缝合较为脆弱时,医生
腹腔镜下食管裂孔疝修补术
腹腔镜下食管裂孔疝修补术 2011年8月,57岁的 XX,女,查出患有食管裂孔 疝,在外科援疆专家张献主 任等专家团队认真检查和周 密的术前讨论安排,患者于 8月3日在我院成功接受了 腹腔镜下食管裂孔疝修补 术,成为我院首例食管裂孔 疝修补术的患者。而该例手术的成功,也标志着我院外科技术上了一个新台阶。 食管裂孔疝是一种常见良性疾病,为胃的一部分经食管裂孔进入胸腔。据报道,食管裂孔疝国外的发病率为4.5%~15%,国内的发病率为3.3%。高发年龄在40~70岁,女性多于男性。分四型:滑动性食管裂孔疝、食管旁疝、混合疝、巨大型食管裂孔疝,其中滑动型食管裂孔疝最为常见。 临床上食管裂孔疝并 不少见,由此引起的胃食管 反流性疾病更是多见。胃食 管反流病(GERD)的发生机 制与食管下端括约肌缺陷、 食管裂孔疝等有关,约 25%~50%的GERD患者为慢 性疾病过程。但是此类疾病 在国内还没有得到应有的
效果不佳,增加了患者的痛苦。 对于返流性食道炎往往仅仅给予 制酸药口服,一旦停药,症状又 出现,属于治标不治本。实质上, 很多返流性食道炎是食道裂孔疝 的一个临床表现,有经验的医生 可以通过消化道钡透,胃镜及CT 予以确诊。很多患者即使确诊后,仍不愿意手术治疗,认为传统的手术需开胸或开腹,创伤大,伤“元气”,所以宁愿口服药物,这种做法不但增加了患者的痛苦及经济负担,往往使疾病越治越重,最终结果还是避免不了手术。 随着高新手术技术的蓬勃开展,腹腔镜下食道裂孔疝修补术已经成为一种较为值得推广的术式,该术式创伤小,效果佳,仅仅像腹腔镜胆囊切除术(胆囊手术金标准)一样,在腹壁上打5个小孔(最大1cm),建立气腹,通过器械来完成手术,手术时间明显缩短,一小时左右即可完成手术,创伤小,出血量一般少于10ml,患者恢复快,24至48小时即可进食。目前,在美国等国家,腹腔镜食管裂孔疝修补和胃底折叠抗反流术已成为除腹腔镜胆囊切除术以外较常用的腹 腔镜手术。 党政办:谢尧
食管裂孔疝
食管裂孔疝临床路径 一、食管裂孔疝临床路径标准住院流程 (一)适用对象。 第一诊断为食管裂孔疝(ICD-10:,) 行食管裂孔疝修补术或加胃底折叠术(ICD-9-CM- 3:+)。 (二)诊断依据。 根据《临床诊疗指南-胸外科分册》(中华医学会编著,人民卫生出版社)。 1.临床表现: (1)胃食管返流症状,如胸骨下后方及上腹部灼热性疼痛,可有程度不等的吞咽困难; (2)胃内容物误吸,可伴有呼吸道症状; (3)上消化道出血、贫血。 2.辅助检查: (1)上消化道钡剂造影:膈上方见含钡剂胃影; (2)胃镜:可见食管及胃腔有异常表现,如胃食管交界上移; (3)胸部CT。 (三)选择治疗方案的依据。 根据《临床诊疗指南-胸外科分册》(中华医学会编著,人民卫生出版社)、《国家基本药物临床应用指南(2012版)》、《国家基本药物处方集(2012年版)》。 手术治疗:食管裂孔疝修补术或加胃底折叠术。 (四)标准住院日为12-14天。 (五)进入路径标准。 1.第一诊断必须符合ICD-10:,食管裂孔疝疾病编码。 2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。 (六)术前准备2-6天。 1.必需的检查项目: (1)血常规、尿常规、粪便常规+隐血试验; (2)凝血功能、肝功能、肾功能、血糖、电解质、感染性疾病筛查(乙肝,丙肝,梅毒,艾滋病); (3)心电图、肺功能; (4)胸部CT; (5)上消化道钡餐。
2. 根据患者病情,可选择的检查项目:X线胸片、腹部超声检查、食管测压、食管pH值监测、血气分析、超声心动图、胃镜等。 (七)预防性抗菌药物选择与使用时机。 1.按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行,并根据患者的病情决定抗菌药物的选择与使用时间。如可疑感染,需做相应的微生物学检查,必要时做药敏试验。 2.建议使用第一、二代头孢菌素,头孢曲松。术前30分钟预防性用抗菌药物;手术超过3小时加用1次抗菌药物;术后预防用药时间一般不超过24小时,个别情况可延长至48小时。 (1)推荐使用头孢唑林钠静脉注射: ①成人:次,一日2-3次; ②对本药或其他头孢菌素类药过敏者,对青霉素类过敏性休克史者禁用;肝肾功能不全者、有胃肠道疾病史者慎用; ③使用本药前须进行皮试。 (2)推荐头孢呋辛钠静脉滴注: ①成人:次,一日三次; ②肾功能不全患者按照肌酐清除率制订给药方案:肌酐清除率>20ml/min者,每日2次,每次3g;肌酐清除率10-20ml/min患者,每次,一日2次;肌酐清除率<10ml/min患者,每次,一日1次; ③对本药或其他头孢菌素类药过敏者,对青霉素类药有过敏性休克史者禁用;肾功能不全者、有胃肠道疾病史者慎用; ④使用本药前须进行皮试。 (3)推荐头孢曲松钠静脉滴注: ①成人:1g/次,一次肌内注射或静脉滴注; ②对本药或其他头孢菌素类药过敏者,对青霉素类过敏性休克史者禁用;肝肾功能不全者、有胃肠道疾病史者慎用。 (4)对头孢类过敏者选用克林霉素 (八)手术日为入院第3-7天。 1.麻醉方式:气管插管全身麻醉。 2.手术方式:食管裂孔疝修补术或加胃底折叠术。 3.输血:视术中具体情况而定。 (九)术后住院恢复8-10天。 1.必须复查的检查项目: (1)血常规、肝功能、肾功能、血糖、电解质;
食管裂孔疝修补术 手术图谱
食管裂孔疝修补术 食管下端的纤维结缔组织和腹膜返折,形成膈食管韧带,食管裂孔由膈肌脚的肌纤维在其周围环绕并于后方相交叉,这两种解剖结构,在正常状态下对食管下端及贲门起相对固定作用。由于发育不良或因长期腹腔压力增高,使食管裂孔扩大,膈食管韧带随之延展松弛,以致贲门及胃上部在平卧位即可通过扩大的食管裂孔滑入纵隔,形成滑动型食管裂孔疝[图1-1]。如食管裂孔扩大,在胃前面及右侧或左侧的的腹膜形成一盲囊,突入胸腔,胃的前部经过如此形成的疝囊,在食管下段的前侧疝入胸腔,即形成食管旁裂孔疝[图1-2]。这两型食管裂孔疝都是经过食管裂孔,胃部分疝入胸腔,而非经过膈肌缺损。在滑动型食管裂孔疝,腹膜被上移的贲门及胃底带向上方,未能形成完整的疝囊。食管旁裂孔疝则有完整的疝囊,只有胃体(主要是前壁)疝入胸腔,而贲门仍处于正常部位。食管裂孔疝中滑动型多见,占90%以上,食管旁裂孔疝较少见。 1-1滑动型食管裂孔疝 1-2食管旁裂孔疝 图1食管裂孔疝
2-1分离食管下段及贲门,分清食管裂孔边缘 2-2在紧邻食管后缘处,加一缝线于右膈肌脚,为以后缝缩裂孔定标点 2-3经食管贲门交界部,加多数褥式缝线,缝线两端穿过食管裂孔周围的肌筋膜
[适应证] 食管裂孔疝发病率较高,多见于中老年病 人,但不一定都有症状。如症状轻微可用药物治疗缓解,只有产 生明显症状而药物 治疗不能奏效者适于手术治疗。 1.由于胃酸返流,刺激腐蚀食管下部,引起 食管炎,产生上腹、心窝部灼痛或不适感、腹胀、返酸、嗳气等 逐渐加重者。 2.食管下段粘膜发生炎症、溃疡,产生呕血、柏油便、贫血者。 3.因食管炎年久形成食管疤痕狭窄,产生吞咽困难者。 [术前准备] 1.纠正脱水和电解质平衡失调。 2.纠正贫血及低血浆蛋白,术前血红蛋白以 不低于10g/l 为适 宜。 3.反酸、嗳气、胸骨后灼痛严重者,术前应 用制酸类药物,以减 轻症状。 4.有便秘者,应给予缓泻药物。 [麻醉] 气管内插管,控制呼吸,静脉或吸入麻醉。 [手术步骤] 1.体位、切口 右侧卧位,左后外侧切口(见胸膜纤维板剥脱术),经第7或第8肋间进胸。 2.显露食管下端 切断左下肺韧带,纵行切开纵隔胸膜,分离出食管下端并绕过一条纱布带,仔细探查胃贲门部疝入的情况及食管裂孔的大小[图2-1]。 2-4 依次结扎褥式缝线,将食管贲门交界 固定于食管裂孔,并在其后部加数针以缝缩裂孔的过宽部分(注意避免缝合过紧) 2-5 修补完成后情况 图2 食管裂孔疝经胸膈上修补术
